Dermatoskopia i wideodermatoskopia – dowiedz się, czym są te badania i dlaczego warto się na nie zapisać
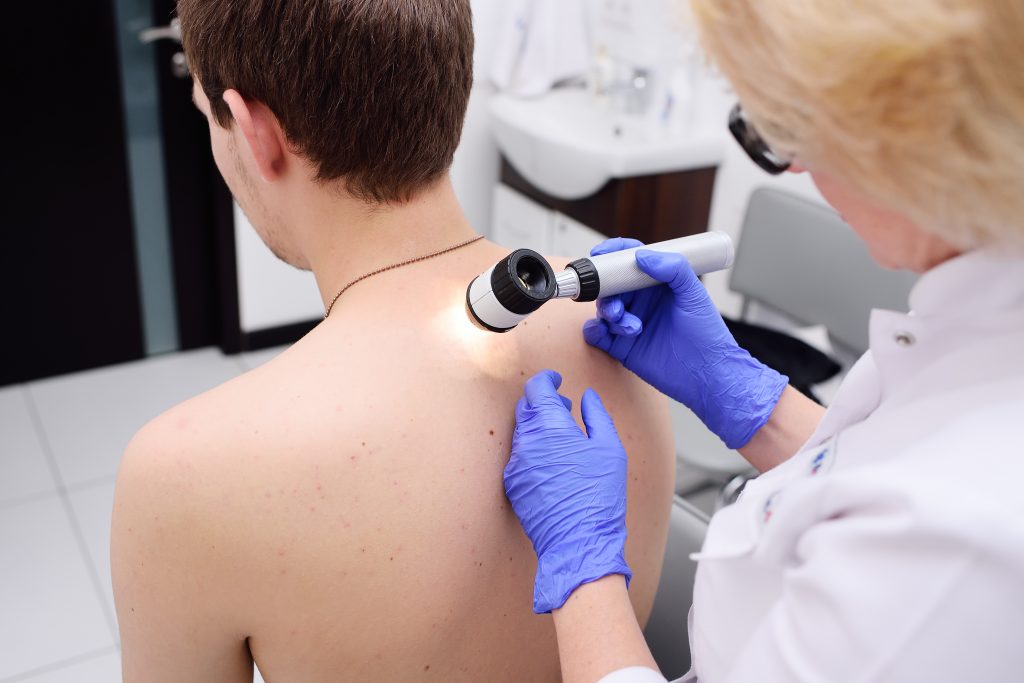
Dermatoskopia i wideodermatoskopia są nieinwazyjnymi technikami badania dermatologicznego wszystkich zmian znajdujących się na skórze. Przeprowadzane są one za pomocą specjalistycznego sprzętu i umożliwiającego wielokrotne powiększenie i zobrazowanie zmian skórnych. Obecnie badania te są podstawą diagnostyki w nowoczesnej dermatologii.
Z tekstu dowiesz się:
- czym jest dermatoskopia,
- czym jest wideodermatoskopia,
- dlaczego warto regularnie kontrolować zmiany skórne za pomocą dermatoskopii lub wideodermatoskopii.
Regularne kontrole skóry u dermatologa lub chirurga-onkologa pozwalają na diagnozę nowotworu skóry na wczesnym etapie jego rozwoju. Czytaj dalej, aby dowiedzieć się, na czym polegają najważniejsze badania skóry przeprowadzane przez tych lekarzy.
Dermatoskopia – co to jest?
Dermatoskopia (inna nazwa to dermoskopia) jest niezinwazyjnym i bezbolesnym badaniem polegającym na oglądaniu zmian skórnych przy użyciu specjalnego urządzenia – dermatoskopu (dermoskopu). 10-krotne powiększenie oraz wbudowany system specjalistycznego oświetlenia w dermatoskopie umożliwiają dokładną diagnostykę zmian skórnych. Dermatoskopia ma zastosowanie we wczesnej diagnostyce nowotworów skóry, ale także innych jej chorób, np. łuszczycy.
Przed badaniem dermatoskopowym lekarz najpierw pokrywa skórę warstwą płynu, np. wody, płynu odkażającego albo olejku immersyjnego, w celu zmniejszenia rozpraszania światła, a następnie przykłada do niej dermatoskop i ogląda w nim poszczególne zmiany.
Dzięki dermatoskopii możliwe jest odróżnienie łagodnych zmian barwnikowych pojawiających się na skórze (tzw. pieprzyków) od znamion nieprawidłowych, które wymagają usunięcia. Zmiany podejrzane mogą być zmianami przednowotworowymi i przekształcić się w czerniaka lub już nim być. Podczas dermatoskopii lekarz ocenia zmiany barwnikowe między innymi według reguły dermoskopowej ABCD.1
Litery w skrócie ABCD oznaczają odpowiednio: A (Assymetry) – asymetria, B (Border) – granica, C (Colour) – kolor, D (Differential structures) – struktury różnicujące.
A – asymetria zmiany w żadnej, 1 lub obu osiach (0-2 pkt.) o ważności 1,3
B – granice zmiany – ostry i odcięty brzeg układu barwnika w 1-8 segmentach (0-8 pkt. o ważności 0,1)
C – kolor zmiany – różnorodność kolorów: biały, czerwony, jasno- i ciemnobrązowy, szaroniebieski, czarny (1-6 pkt. o ważności 0,5)
D – struktury różnicujące: siatka lub pola o zadartej strukturze, kropki, ciałka barwnikowe, smugi (1-5 pkt. o ważności 0,5).
Na podstawie algorytmu ABCD lekarz oblicza całkowity wskaźnik dermatoskopowy – TDS (Total Dermatoscopy Score). Im większa asymetria, nieregularny brzeg, większa różnorodność kolorów i liczba dodatkowych elementów strukturalnych zaobserwowana podczas badania dermatoskopowego, tym wyższy wynik TDS. Od wyniku TDS zależy dalsze postępowanie diagnostyczno-terapeutyczne. Interpretacja TDS:
- Wynik < 4,75 – łagodne znamię melanocytowe
- Wynik 4,75 – 5,45 – zmiana podejrzana, jednak niewymagająca natychmiastowego usunięcia – zalecana kontrola
- Wynik > 5,45 – wysoce podejrzana zmiana – zalecane wycięcie
Wideodermatoskopia – co to jest?
Wideodermatoskopia jest ulepszoną wersją dermatoskopii, umożliwiającą jeszcze dokładniejszą ocenę zmian skórnych za pomocą zintegrowanego systemu komputerowego. Wideodermatoskopia umożliwia oglądanie zmian skórnych z ponadstukrotnym powiększeniem. Co więcej, za pośrednictwem wideodermatoskopu obraz jest bezpośrednio przesyłany na ekran komputera, a przez to łatwiejszy do oceny lekarskiej miedzy innymi przy użyciu wcześniej już wspomnianej dermoskopowej reguły ABCD. Ponadto dzięki nowoczesnym technologiom aparatura wraz z programem komputerowym są w stanie określić parametry znamienia i to, czy jest ono łagodne, czy podejrzane, tym samym minimalizując ryzyko pominięcia niebezpiecznej zmiany w badaniu tylko za pomocą ludzkiego oka i dermatoskopu. Przy użyciu wideodermatoskopii możliwe jest zapisanie każdego obrazu przesłanego do systemu i np. porównanie go z poprzednim badaniem lub zachowanie do porównania na następnej wizycie lekarskiej.
Dzięki tej metodzie mogą być uwidocznione nawet najmniejsze przekształcenia w obrębie zmian skórnych, przez co możliwa jest bardzo wczesna diagnostyka czerniaka i innych nowotworów skóry2.
Dlaczego warto regularnie kontrolować zmiany skórne za pomocą dermatoskopii lub wideodermatoskopii?
Pierwszym i kluczowym elementem wczesnego rozpoznania niebezpiecznych zmian przednowotworowych i nowotworów skóry jest samoobserwacja wszystkich zmian pojawiających się na skórze. Pomocą w samobadaniu i rozpoznaniu podejrzanych zmian skórnych jest aplikacja SkinVision, którą możesz zainstalować w swoim telefonie – dzięki niej zeskanujesz i ocenisz niepokojącą Cię zmianę. Aplikacja nie zastąpi oczywiście bezpośredniego badania dermatoskopowego lub wideodermatoskopowego wykonanego przez lekarza w gabinecie dermatologicznym, ale jest doskonałym narzędziem wczesnej diagnostyki i pozwoli Ci samodzielnie, jeszcze przed wizytą u lekarza, wstępnie ocenić zmiany skórne.
Dermatoskopia i wideodermatoskopia umożliwiają dokładną ocenę każdej zmiany skórnej i wczesne rozpoznanie czerniaka oraz innych nowotworów skóry, dlatego warto regularnie poddawać się tym badaniom. Standardowa kontrola wszystkich znamion przy użyciu dermatoskopu lub wideodermatoskopu powinna odbywać się raz w roku. Wyjątkiem są osoby z wywiadem rodzinnym występowania czerniaka,pacjenci, którzy byli już wcześniej leczeni z powodu nowotworów skóry lub osoby, u których stwierdza się występowanie nieprawidłowości w obrębie znamienia, które jednak nie budzą ewidentnego niepokoju onkologicznego wymagającego natychmiastowego usunięcia zmiany skórnej. W takich przypadkach badanie dermatoskopowe lub wideodermatoskopowe powinno być wykonywane częściej, co 3-6 miesięcy – o wymaganej częstości tego badania decyduje dermatolog podczas wizyty lekarskiej. Częstsze niż raz w roku badanie dermoskopowe jest też zalecane osobom, u których występuje duża liczba znamion.
Artykuł powstał we współpracy z firmą Novartis.
PL2202030099
- Stolz W. Dermatoscopy. In: Plewig G, French L, Ruzicka T, Kaufmann R, Hertl M, editors. Braun-Falco´s Dermatology. Berlin, Heidelberg: Springer Berlin Heidelberg; 2020. p. 1-8.
- Schadendorf D, van Akkooi ACJ, Berking C, Griewank KG, Gutzmer R, Hauschild A, Stang A, Roesch A, Ugurel S. Melanoma. 2018 Sep 15;392(10151):971-984. doi: 10.1016/S0140-6736(18)31559-9.







